- cskh@mentalcare.vn
- 0886510790
1. Tổng quan
Tâm thần phân liệt là một trong số những bệnh của não bộ gây mức độ tàn phế nặng nề nhất, tâm thần phân liệt biểu hiện bằng loạn thần nặng, dai dẳng kèm theo đó là những rối loạn nặng về nhận thức gây ảnh hưởng đến các hoạt động tâm lý xã hội. Thời điểm khởi phát bệnh, thường được phát hiện bằng các biểu hiện loạn thần, xảy ra ở giai đoạn trẻ vị thành niên lớn, hoặc giai đoạn sớm của tuổi trưởng thành. Bệnh nhân mắc tâm thần phân liệt thường phải sống chung với bệnh cả đời và áp lực chăm sóc về y tế là rất cao.
Những hiểu biết về cơ chế thần kinh của tâm thần phân liệt giúp cải tiến các phương pháp điều trị đối với những bệnh nhân tâm thần phân liệt, mang lại những hi vọng mới trong kết quả điều trị tâm thần phân liệt.
Trong giai đoạn trước đây, theo các quan niệm tôn giáo, tâm thần phân liệt được coi là biểu hiện của ma quỷ, cho đến thế kỷ 19, tâm thần phân liệt mới được coi là một bệnh của não bộ, và đến giữa thế kỷ 20, các thuốc an thần kinh được phát hiện và từ đó tới nay, đã có hai và thậm chí là ba thế hệ thuốc chống loạn thần được đưa vào sử dụng. Bên cạnh đó, những hiểu biết nhất định về gen nguy cơ, những vùng giải phẫu liên quan cũng được đưa ra để giải thích những triệu chứng của tâm thần phân liệt, ví dụ như những triệu chứng nhận thức liên quan tới vùng vỏ não trước trán (prefrontal cortex), các triệu chứng loạn thần liên quan tới vùng hải mã (hippocampus), từ đó mở ra những hướng điều trị mới nhiều hứa hẹn trong tương lai.
2. Giải phẫu thần kinh (Neuroanatomy)
Về mặt đại thể, quan sát bộ não người mắc tâm thần phân liệt trên giải phẫu tử thi không thấy có sự khác biệt gì so với người bình thường. Tuy nhiên cũng có nhiều nghiên cứu chỉ ra sự khác biệt ở cấu trúc não của bệnh nhân tâm thần phân liệt so với người bình thường. Thể tích não ở những bệnh nhân giảm dần qua các giai đoạn: tiền triệu, đợt bệnh đầu tiên, và bệnh mạn tính. Các nghiên cứu cũng thấy giảm thể tích thuỳ trán, thuỳ thái dương ở những người có yếu tố gen nguy cơ mắc tâm thần phân liệt, và giảm nhiều hơn ở những bệnh nhân tâm thần phân liệt thực sự. Bên cạnh đó, có sự giảm thể tích chất xám ở những bệnh nhân mới khởi phát tâm thần phân liệt. Các nghiên cứu giải phẫu tử thi cho thấy có sự thay đổi về hình thái tế bào ở các khu vực vỏ não trước trán, đồi thị, thuỳ thái dương trung tâm. Một số nghiên cứu về tế bào thần kinh đệm cho thấy có sự tăng sản tế bào thần kinh đệm ở bệnh nhân tâm thần phân liệt gợi ý cho các cơ chế về miễn dịch và yếu tố viêm trong bệnh sinh của tâm thần phân liệt. Tiếp theo, một số nghiên cứu cũng chỉ ra rằng có sự giãn rộng não thất ba, não thất bên ở những bệnh nhân tâm thần phân liệt…
2.1. Vùng vỏ não trước trán (Prefrontal Cortex)
Vùng vỏ não trước trán được coi là vùng quan trọng trong tâm thần phân liệt, do những bệnh nhân tâm thần phân liệt có sự suy giảm các tác vụ liên quan tới sự hoạt động vỏ não trước trán, và đồng thời bệnh nhân tâm thần phân liệt cũng có những suy giảm nhận thức liên quan tới vỏ não trước trán. Các nghiên cứu về hình ảnh học chỉ ra có sự giảm thể tích vỏ não trước trán ở bệnh nhân tâm thần phân liệt, chủ yếu ở thể tích chất xám. Những bệnh nhân tâm thần phân liệt có thể tích vỏ não trước trán nhỏ hơn từ 3 đến 12% so với nhóm không bệnh. Chất xám bao gồm thân neuron, các tế bào thần kinh đệm, và các vùng kết nối thần kinh không myelin hoá (neuropil). Các nghiên cứu chỉ ra hiện tượng giảm thể tích não này không phải do sự mất neuron mà là hệ quả của sự giảm các vùng kết nối (neuropil), có nghĩa là tâm thần phân liệt liên quan tới sự mất kết nối của neuron hơn là sự mất đi của bản thân neuron. Việc điều trị dài ngày các thuốc chống loạn thần không làm thay đổi mật độ neuron, mà làm tăng số lượng tế bào thần kinh đệm lên 33% ở các tầng vỏ não, điều này cho thấy vai trò của tế bào thần kinh đệm trong bệnh sinh của tâm thần phân liệt.
2.2. Vùng hải mã
Các nghiên cứu cộng hưởng từ cho thấy có sự giảm thể tích vùng hải mã, vùng hạch hạnh nhân – hải mã ở những bệnh nhân tâm thần phân liệt ưu thế hơn ở bán cầu bên trái. Hiện tượng giảm thể tích vùng hải mã được phát hiện ngay cả ở những bệnh nhân mới khởi phát và thậm chí là ở cả những người mang gen nguy cơ cao tâm thần phân liệt mà chưa khởi phát bệnh. Các nghiên cứu nhìn chung đều đồng thuận rằng không có sự khác biệt đáng kể về mật độ neuron vùng hải mã ở bệnh nhân tâm thần phân liệt, nhưng có thể có sự khác biệt ở nhóm tế bào nào đó ở một phân vùng của hồi hải mã. Cũng giống như vùng vỏ não trước trán, người ta thấy rằng kích thước các tế bào hình tháp ở hồi hải mã giảm, nhưng kích thước các tế bào ở vỏ não vận động và thị giác bình thường. Kích thước hồi hải mã giảm ở bệnh nhân mới bị tâm thần phân liệt, nhưng vẫn tiếp tục giảm qua thời gian tiến triển của bệnh, có thể liên quan tới quá trình tiến triển của bệnh hoặc quá trình dùng thuốc dài ngày, đặc biệt là các chống loạn thần thế hệ cũ.
2.3. Vùng đồi thị (thalamus)
Đồi thị là vùng não có vai trò nòng cốt trong dẫn truyền cảm giác hướng trung tâm và là một trạm dừng của các vòng nối vỏ não – dưới vỏ. Các nghiên cứu về thể tích vùng não, số lượng neuron, mật độ neuron cũng được tiến hành ở một số vùng quan trọng của đồi thị như vùng nhân lưng giữa đồi thị (MDL), nhân trước đồi thị là nơi mà có nhiều kết nối đến vùng vỏ não trước trán và vùng hệ viền. Ở nhân lưng giữa đồi thị (MDL), có sự giảm tổng số neuron mà chủ yếu là các tế bào có tên parvocellular và densocellular, nơi này có nhiều sự kết nối đến vỏ não trước trán nhất.
2.4. Hạch nền (basal ganglia)
Một số nghiên cứu trên giải phẫu tử thi và nghiên cứu hình ảnh cho thấy có sự tăng thể tích phức hợp nhân đuôi – bèo sẫm (caudate – putamen) ở bệnh nhân tâm thần phân liệt.

3. Sinh hoá thần kinh (Neurochemistry)
3.1. Dopamine
Vào những năm 1960, người ta đề xuất rằng sự hoạt động quá mức của hệ dopamine chịu trách nhiệm cho các triệu chứng dương tính của tâm thần phân liệt. Điều này dựa trên cơ chế hoạt động của các thuốc chống loạn thần đó là chẹn receptor D2 của hệ dopamine làm giảm các triệu chứng loạn thần. Ngoài ra sử dụng liều cao amphetamine làm rối loạn hoạt động của chất vận chuyển dopamine (DAT) làm gây ra triệu chứng loạn thần. Một số nghiên cứu khác không phải trên người cho thấy rằng giảm dopamine lưu hành ở vùng vỏ não trước trán (PFC) liên quan tới suy giảm nhận thức giống như trong tâm thần phân liệt. Vậy nên, điều này dẫn tới lý thuyết về sự mất cân bằng lưu hành dopamine ở những bệnh nhân tâm thần phân liệt, trong đó có sự tăng dopamine ở các vùng não dưới vỏ nhưng lại giảm dopamine ở vùng vỏ não trước trán.
3.1.1. Các neuron hệ dopamine (dopaminergic neurons)
Các neuron hệ dopamine là các neuron sử dụng dopamine là chất dẫn truyền thần kinh. Dopamine được tổng hợp từ amino acid tên là tyrosine. Tyrosine ngoài tế bào được đưa vào trong tế bào bằng các bơm tyrosine, trong tế bào, tyrosine được chuyển thành dopamine nhờ hai loại enzym là tyrosine hydroxylase (TOH) và DOPA decarboxylase (DDC). Dopamine được sản xuất sẽ được dự trữ tại các túi trước synap nhờ một chất vận chuyển có tên là VMAT2 và sẽ được dự trữ ở đó chờ phóng thích.
Neuron dopamine ở trước synap còn có một chất vận chuyển gọi là DAT, chuyên vận chuyển dopamine quay trở lại neuron trước synap và sau đó dopamine có thể lại được dự trữ vào túi và chờ các lần phóng thích sau. Mật độ chất vận chuyển dopamine ở các khu vực khác nhau của não là khác nhau, ví dụ ở vỏ não trước trán, mật độ của DAT khá thấp, và do đó khi dopamine sau khi thực hiện chức năng xong sẽ được bất hoạt theo một cơ chế khác. Các dopamine dư thừa mà không được chứa trong các túi dự trữ sẽ được phá huỷ bằng các enzym monoamine oxydase trong tế bào MAO-A và MAO-B hoặc enzym ngoài tế bào như COMT. Các phân tử dopamine khuếch tán ra xa synap có thể được vận chuyển bởi chất vận chuyển norepinephrine (NETs) như là một cơ chất sai và những phân tử này sẽ bị bất hoạt.
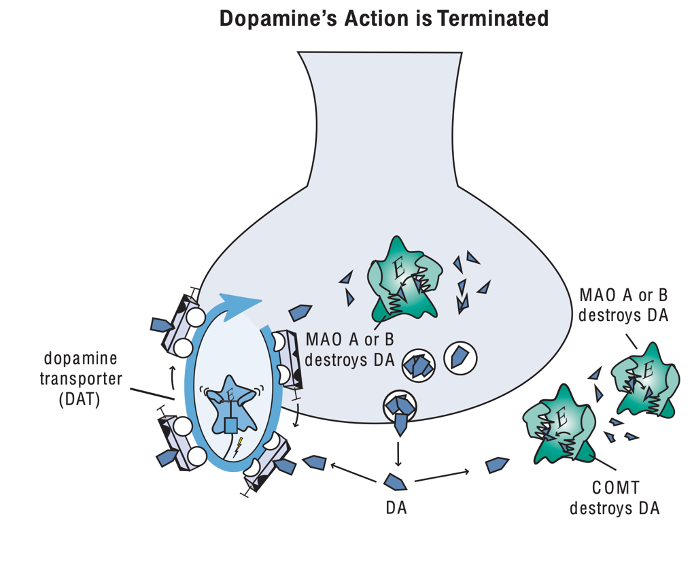
Các nơi gắn của dopamine được gọi là receptor dopamine, có ít nhất 5 loại receptor dopamine được nghiên cứu về mặt dược học, trong đó receptor D2 được nghiên cứu nhiều nhất, cụ thể là kích thích D2 bằng các chất đồng vận dopamine được sử dụng trong điều trị Parkinson và ngược lại ức chế D2 bằng các chất đối vận dopamine được sử dụng trong điều trị tâm thần phân liệt.

Các chống loạn thần thế hệ mới làm chẹn cả các receptor D1, D2, D3, D4 nhưng vai trò cụ thể của thuốc khi chẹn lên D1, D3, D4 còn chưa rõ ràng.
Recceptor D2 ngoài có mặt ở sau synap còn có mặt ở trước synap, và được gọi là tự thụ thể, lúc này D2 đóng vai trò như một người gác cổng. Nếu D2 không bị dopamine gắn vào thì nó sẽ mở cửa để neuron giải phóng ra dopamine, và ngược lại nếu D2 trước synap bị dopamine gắn vào thì nó sẽ khoá không cho neuron giải phóng ra dopamine nữa. Các tự thụ thể này có thể có mặt ở cả tận cùng sợi trục và cả ở vùng đuôi gai, và cho dù ở vị trí nào thì một khi tự thụ thể bị dopamine gắn đều gây ra feedback ngược làm cho neuron giảm giải phóng dopamine.
3.1.2. Những con đường dopamine chính trong não
Có 5 con đường dopamine trong não, bao gồm con đường trung não hệ viền (mesolimbic), trung não vỏ não (mesocortical), con đường trung não thể vân (nigrostriatal), hạ đồi tuyến yên (tuberoinfundibular) và con đường tới đồi thị.
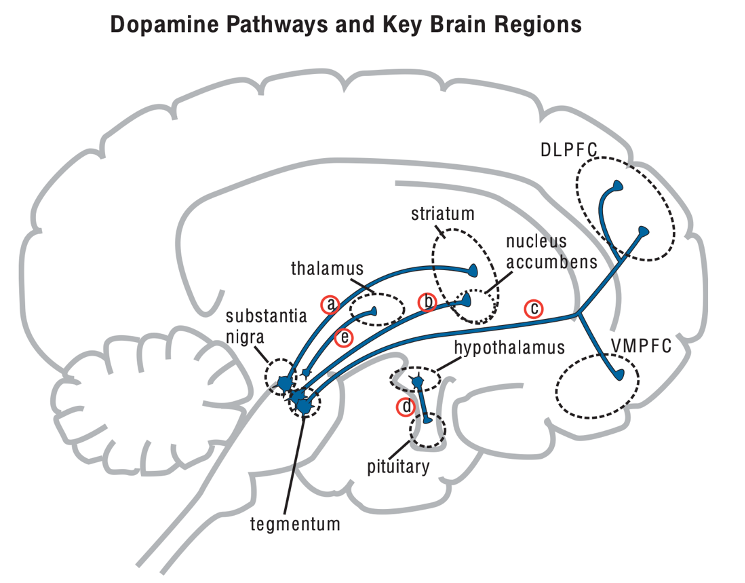
a, Thuyết dopamine trong tâm thần phân liệt: Con đường trung não hệ viền liên quan đến các triệu chứng dương tính của tâm thần phân liệt

Con đường tái tạo glutamate P1: Sau khi glutamate được phóng thích ra khỏi neuron trước synap (1), chúng được vận chuyển vào các tế bào thần kinh đệm thông qua EAAT (chất vận chuyển các aminoacid hoạt hoá)
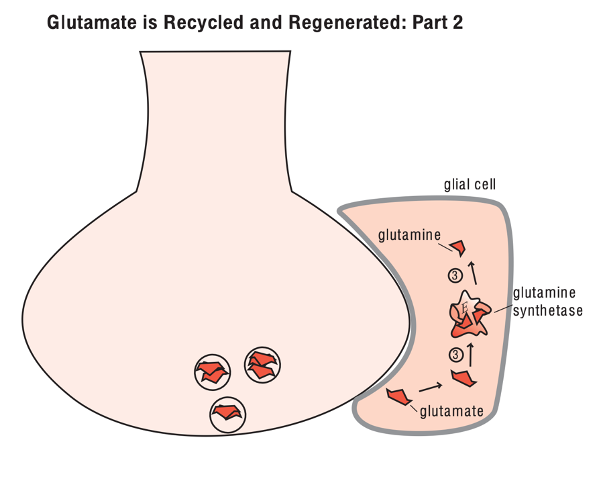 Con đường tái tạo Glutamate P2: Ở trong tế bào thần kinh đệm, glutamate được chuyển thành glutamine bởi enzym có tên là glutamin synthetase (3)
Con đường tái tạo Glutamate P2: Ở trong tế bào thần kinh đệm, glutamate được chuyển thành glutamine bởi enzym có tên là glutamin synthetase (3)

Con đường tái tạo glutamate P3: Glutamine được giải phóng ra khỏi các tế bào thần kinh đệm bởi một chất vận chuyển amino acid trung tính (glial SNAT) (4) và sau đó được vận chuyển trở vào neuron glutamate

Con đường tái tạo glutamate P4: Glutamine được chuyển thành glutamate ở bên trong neuron glutamate tiền synap bởi enzym glutaminase (6) rồi được chứa trong túi bởi một chất đóng gói glutamate (vGluT) và được lưu trữ chờ đến đợt phóng thích tiếp theo
3.2.2. Sự tổng hợp các chất đồng vận chuyển với glutamate: Glycine và D-serine Khi glutamate gắn vào receptor của nó, đòi hỏi phải được gắn cùng một chất đồng vận chuyển thì mới phát huy được tác dụng. Receptor của glutamate là NMDA (N-methyl-D-aspartate) và chất đồng vận ở đây có thể amino acid có tên glycin hoặc một amino acid khác cấu hình gần giống glycine tên là D-serine. Glycine không được tổng hợp ở neuron glutamate, vậy nên glycine gắn vào NMDA có thể đến từ neuron glycine hoặc là từ tế bào thần kinh đệm. Neuron glycine có sản xuất nhưng chỉ rất ít glycine được sản xuất ra đi đến vùng synap glutamate, lý do là bởi khi glycine được sản xuất ra, chúng không thể khuếch tán xa khỏi neuron glycine mà sẽ được hấp thụ trở lại neuron glycine thông qua chất vận chuyển có tên chất vận chuyển glycine type 2 (GlyT2). Vậy còn lại các tế bào thần kinh đệm được cho là nguồn cung cấp chính glycine cho synap glutamate. Glycine có thể được tái hấp thu về tế bào thần kinh đệm hoặc về neuron glutamate thông qua chất vận chuyển glycine type 1 (GlyT1). Glycine cũng có thể được hấp thụ từ ngoài vào trong tế bào thần kinh đệm thông qua chất vận chuyển amino acid trung tính có tên là SNAT.
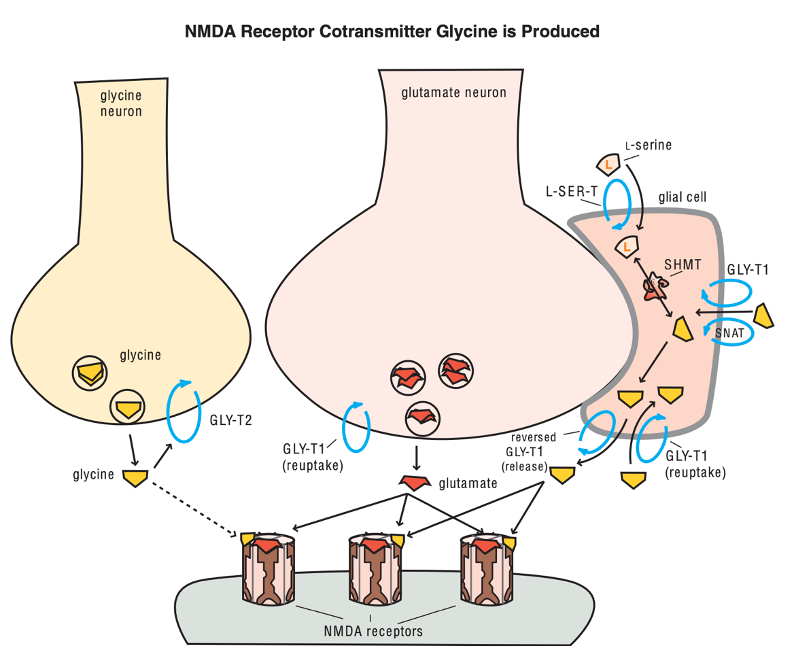
Glycine không được dự trữ trong các túi ở tế bào thần kinh đệm, khi được hình thành ở tế bào chất của các tế bào thần kinh đệm sẽ được giải phóng đến synap glutamate bằng chất vận chuyển GlyT1. Glycine ở bên ngoài sẽ đồng thời được GlyT1 bơm trở lại tế bào thần kinh đệm. Các cơ chế dược lý mới đang tìm hiểu cách để tăng hoạt động glycine, thông qua đó tăng hoạt động glutamate trên receptor NMDA, hướng đi đang được quan tâm là ức chế hoạt động của GlyT1 (SGRI).
Glycine cũng được sản xuất từ một amino acid tên là L-serine từ ngoài tế bào, từ dòng máu, thức ăn được đưa vào trong tế bào thần kinh đệm bằng chất vận chuyển L-serine (L-SER-T) và chuyển từ L-serine sang glycine bằng enzym có tên là hydroxymethyl-transferase (SHMT).
Một loại chất đồng vận chuyển khác được vận chuyển cùng với glutamate là D-serine. D-serine cũng có ái lực cao với vị trí gắn glycine trên receptor NMDA. Trong các tế bào thần kinh đệm có một loại enzym là D-serine racemase có tác dụng chuyển L-serine thành D-serine, vậy nên D-serine có thể được tổng hợp từ L-serine hoặc glycine bằng cách glycine chuyển thành L-serine nhờ enzym SHMT và L-serine thành D-serine nhờ enzym D-serine racemase. D-serine là chất có thể được dự trữ trong các túi dự trữ. D-serine sau khi hoàn thành nhiệm vụ sẽ được tái hấp thu vào tế bào thần kinh đệm nhờ D-SER-T và đồng thời có một loại enzym là D-amino acid oxydase (DAO) chuyển D-serine thành dạng bất hoạt là hydroxypyruvate. Gen chi phối hoạt động của DAO là một gen đóng vai trò quan trọng trong tâm thần phân liệt.
3.2.3. Glutamate receptor
Có nhiều loại receptor glutamate, trước synap kể đến EAAT (vận chuyển tái hấp thu glutamate) và vGluT (vận chuyển glutamate vào trong các túi dự trữ trước synap). Những receptor glutamate là các metabotropic receptor (thụ thể gắn protein G). Có ít nhất khoảng 8 dưới nhóm thụ thể này, trong đó nhóm II và nhóm III thường là thụ thể trước synap và đóng vai trò là tự thụ thể, ngăn chặn giải phóng glutamate của tế bào ra ngoài. Các thuốc mà kích hoạt tự thụ thể trước synap này sẽ làm giảm phóng thích glutamate và thường rất tiềm năng trong việc sử dụng như là thuốc chống động kinh, chỉnh khí sắc. Đối với nhóm receptor I thường là phổ biến ở sau synap, và tương tác với các receptor glutamate sau synap khác để tăng hoạt động của những receptor này.
NMDA, AMPA, kainate là ba loại receptor thuộc họ kênh ion có gắn phối tử, thường là ở sau synap, cùng nhau hoạt động để điều hoà sự dẫn truyền thần kinh kích thích bởi glutamate. AMPA và kainate thì hoạt động nhanh, hoạt hoá sự dẫn truyền thần kinh, cho phép ion Natri vào tế bào gây khử cực. NMDA ở trạng thái nghỉ được khoá lại bởi Magnesium gắn vào một kênh Calcium. NMDA chỉ mở cho Calcium đi vào trong tế bào để kích hoạt sự dẫn truyền thần kinh chỉ khi xảy ra đồng thời ba điều sau: glutamate gắn vào vị trí gắn của nó trên NMDA, glycine hoặc D-serine gắn vào vị trí gắn trên NMDA và khử cực xảy ra làm phân tử magnesium được tách rời ra.

3.2.4. Các con đường glutamate quan trọng trong não
Glutamate là một chất dẫn truyền thần kinh loại hoạt hoá, có mặt ở khắp nơi trong não và do đó có thể hoạt hoá được bất kỳ neuron nào trong não. Sau đây là một số những con đường glutamate được cho là liên quan tới cơ chế bệnh sinh tâm thần phân liệt
(a) Con đường vỏ não – thân não
Con đường rất quan trọng đó là con đường glutamatergic bắt nguồn từ các tế bào hình tháp của vỏ não đi tới trung tâm dẫn truyền thần kinh của thân não, bao gồm nhân raphe (có serotonin), vùng VTA, vùng chất đen (có dopamine) và locus coeruleus (có norepinephrine). Con đường này gọi là con đường vỏ não – thân não và là một chìa khoá trong điều hoà giải phóng các chất dẫn truyền thần kinh. Khi con đường glutamate này chạy trực tiếp đến neuron sản xuất chất dẫn truyền thần kinh thì sẽ làm kích thích các neuron này phóng thích chất dẫn truyền thần kinh, ngược lại, nếu con đường glutamate này chạy gián tiếp đến các neuron sản xuất chất dẫn truyền thần kinh, thông qua một neuron trung gian GABA thì sẽ làm ức chế sự phóng thích các chất dẫn truyền thần kinh.
(b) Con đường võ não – thể vân
Con đường thứ hai chạy từ các tế bào tháp vỏ não tới phức hợp thể vân (từ vỏ não – lưng thể vân, vỏ não – accumbens). Ở cả hai trường hợp con đường đều kết thúc ở neuron GABA vùng cầu nhạt (globus pallidus)
(c) Con đường hải mã – accumbens
Con đường này cũng kết thúc ở một neuron GABA vùng cầu nhạt
(d) Con đường đồi thị – vỏ não
Con đường này liên quan đến các tiến trình của thông tin cảm giác
(e) Con đường vỏ não – đồi thị
(f) Con đường vỏ não – vỏ não (trực tiếp)
Những neuron hình tháp ở vỏ não có thể tự hoạt hoá lẫn nhau ở trong vùng vỏ não nhờ những synap dẫn truyền thần kinh glutamate giữa chúng với nhau
(g) Con đường vỏ não – vỏ não (gián tiếp)
Ngược lại với con đường trên, một neuron hình tháp vỏ não có thể ức chế các neuron khác thông qua một neuron GABA trung gian.

3.2.5. Giả thuyết về sự thiếu hụt chức năng của NMDA trong bệnh tâm thần phân liệt: ketamine và phenycyclidine
Hiện nay, các giả thuyết về nguyên nhân tâm thần phân liệt là do sự giảm hoạt động chức năng của glutamate trên receptor NMDA do sự bất thường trong quá trình hình thành receptor NMDA trong quá trình phát triển thần kinh. Điều này bắt nguồn từ quan sát, khi mà làm yếu chức năng của NMDA bằng phenycyclidine hoặc bằng ketamine (chất đối kháng NMDA receptor), sẽ gây ra triệu chứng loạn thần ở người bình thường, nên người ta cho rằng yếu tố gen làm giảm chức năng của NMDA gây tâm thần phân liệt. Amphetamine làm tăng giải phóng dopamine, cũng gây ra các triệu chứng loạn thần như hoang tưởng, ảo giác ở người bình thường, tương tự các triệu chứng dương tính của tâm thần phân liệt. Điều khác biệt là, không giống như amphetamine chỉ kích hoạt các triệu chứng dương tính, PCD và ketamine còn gây ra các triệu chứng khác của tâm thần phân liệt như triệu chứng âm tính, nhận thức, cảm xúc, thu rút xã hội và rối loạn chức năng điều hành, do vậy thuyết về giảm chức năng NMDA trong tâm thần phân liệt rất được chú ý, bởi thuyết này giải thích được đồng thời cả thuyết dopamine trong tâm thần phân liệt.
3.2.6. Thuyết giảm chức năng NMDA trong tâm thần phân liệt: Sự tạo synap NMDA sai ở các neuron trung gian GABA vùng vỏ não trước trán
Mặc dù NMDA receptor và synap tồn tại ở mọi nơi trong não, PCP và ketamine chặn NMDA ở mọi nơi, thuyết hiện nay về tâm thần phân liệt cho rằng tâm thần phân liệt là do sự bất thường trong phát triển thần kinh, cụ thể là trong việc hình thành synap glutamate ở những vị trí cụ thể, cụ thể là ở các neuron trung gian GABA vùng vỏ não trước trán.
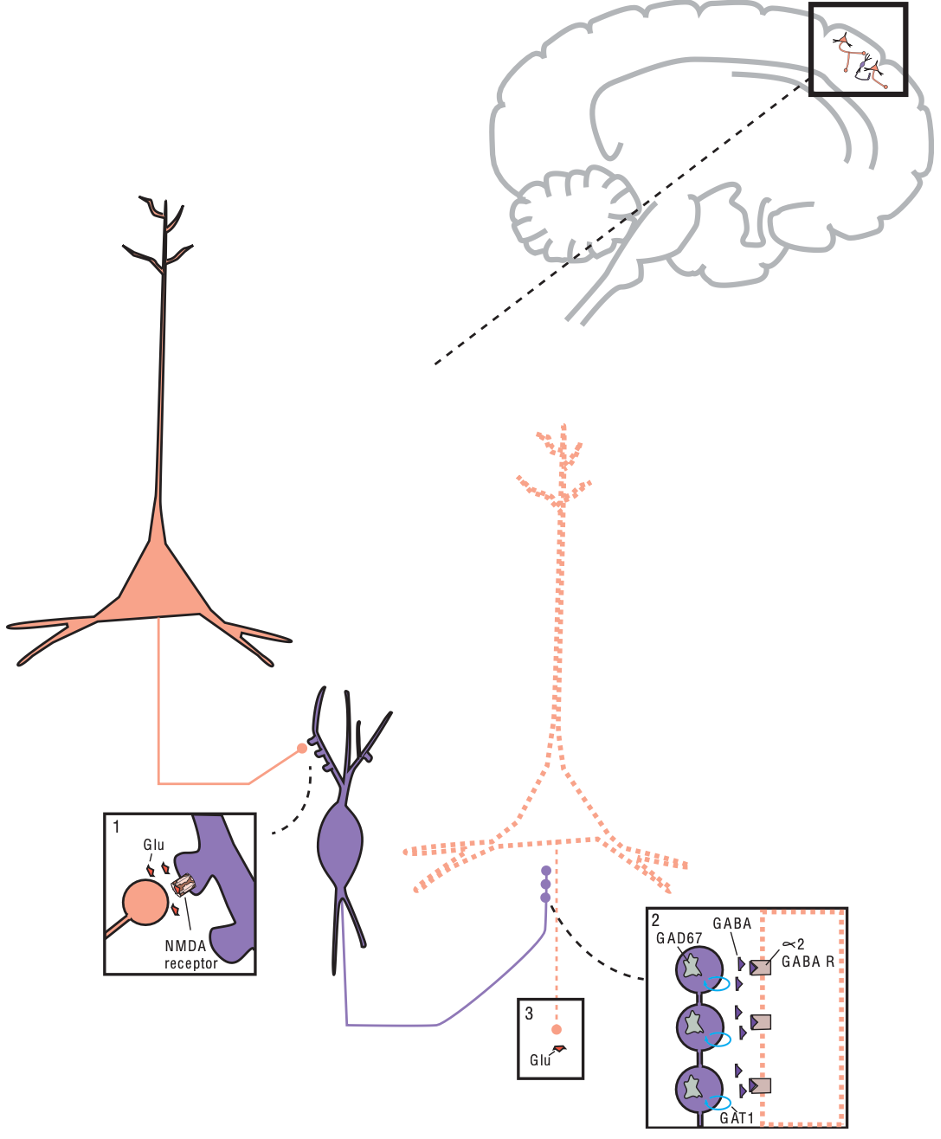
Giả thuyết về giảm chức năng hệ glutamate trong tâm thần phân liệt, P1, ở những người bình thường: Ở đây là hình cận cảnh của neuron tháp ở vỏ não được kết nối với nhau thông qua neuron trung gian GABA. (1) Glutamate được phóng thích từ neuron tháp sẽ gắn vào receptor NMDA nằm trên neuro trung gian GABA. (2) GABA sẽ được phóng thích khỏi neuron trung gian và gắn vào receptor GABA loại alpha2 nằm trên sợi trục của một neuron tháp khác ở vỏ não. (3) điều này làm cho neuron tháp đó bị ức chế và giải phóng được ít glutamate hơn.

Giả thuyết về sự suy giảm chức năng glutamate ở bệnh nhân tâm thần phân liệt, P2, ở bệnh nhân tâm thần phân liệt. Ở đây là hình cận cảnh của neuron tháp ở vỏ não được kết nối với nhau thông qua neuron trung gian GABA. (1) Glutamate được phóng thích khỏi các tế bào tháp vỏ não. Tuy nhiên receptor NMDA bị giảm chức năng, làm cho glutamate gắn vào nó không thể hiện được toàn bộ hiệu lực. (2) Điều này làm ngăn cản giải phóng GABA từ các neuron trung gian, do đó không hoạt hoá được receptor 2 của GABA. (3) GABA không gắn được vào alpha2 của neuron tháp khác nên neuron tháp này sẽ được thoát ức chế, tăng hoạt động và phóng thích nhiều glutamate hơn.
Do các neuron tháp này có những kết nối với các neuron của hệ dopamine bên dưới, nên rối loạn chức năng các neuron tháp này kéo theo rối loạn chức năng các neuron dopamine bên dưới và cả những neuron thuộc các hệ khác.
3.2.7. Mối liên quan giữa sự giảm chức năng NMDA với thuyết dopamine của tâm thần phân liệt: Các triệu chứng dương tính
Có những mối liên hệ phức tạp làm cho glutame sẽ chi phối cả việc phóng thích dopamine. Trong bệnh tâm thần phân liệt, con đường glutamate sẽ điều hoà con đường trung não – hệ viền và con đường trung não – vỏ não của dopamine.
Đầu tiên là ảnh hưởng của glutamate đến con đường trung não – hệ viền
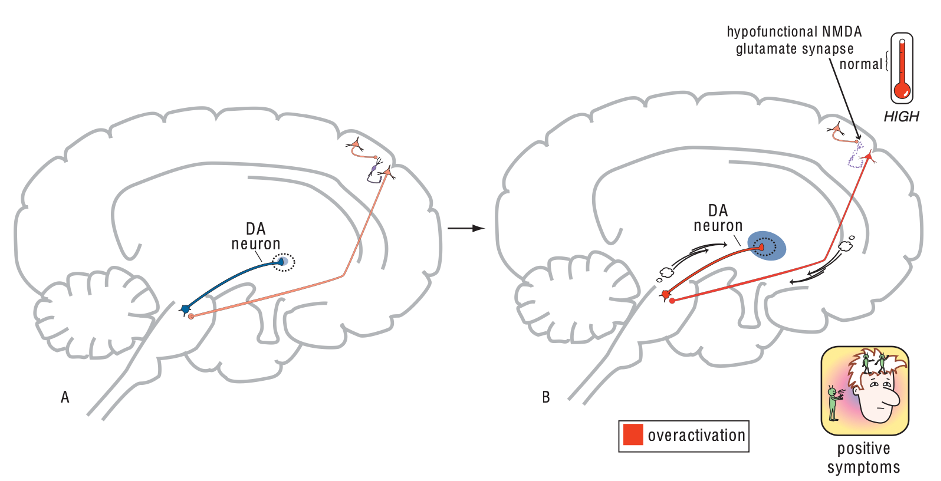
Giảm chức năng NMDA và các triệu chứng dương tính của tâm thần phân liệt, P1. (A) Con đường glutamate chạy từ vỏ não – thân não có liên quan đến con đường trung não – hệ viền (mesolimbic) của dopamine, sự kết nối này nằm ở trong vùng VTA, điều hoà giải phóng dopamine ở nhân accumbens. (B) Ở ngừoi tâm thần phân liệt, nếu chức năng NMDA bị giảm ở các neuron trung gian GABA vỏ não thì con đường glutamate từ vỏ não – thân não sẽ bị hoạt hoá quá mức, làm giải phóng quá mức glutamate ở VTA. Điều đó làm hoạt hoá quá mức con đường trung não hệ viền của dopamine do làm giải phóng nhiều dopamine ở nhân accumbens. Làm cho dopamine trên con đường trung não hệ viền tăng hoạt hoá và gây ra các triệu chứng dương tính.
Con đường thứ hai góp phần tăng hoạt động của hệ dopamine ở trung não hệ viền thông qua vòng nói 4 neuron. Cụ thể như sau:
 Sự thiếu hụt chức năng NMDA tại các synap vùng bụng hải mãi (ventral hippocampus) cũng làm tăng hoạt hệ dopamine trên con đường trung não hệ viền. Ở người bình thường, glutamate được giải phóng ở bụng hải mã gắn vào receptor NMDA nằm trên các neuron trung gian GABA, làm tăng giải phóng GABA. GABA này sẽ gắn vào receptor trên tế bào tháp hệ glutamate, các tế bào tháp này có sợi trục chạy tới vùng nhân accumbens, ức chế các tế bào này giải phóng glutamate. Vùng accumbens thiếu glutamate làm cho các neuron trung gian GABA đến vùng cầu nhạt không bị hoạt hoá, dẫn đến neuron trung gian GABA ở cầu nhạt chạy tới VTA được hoạt hoá, làm kìm hãm hoạt động neuron dopamine chạy từ VTA đến nhân accumbens.
Sự thiếu hụt chức năng NMDA tại các synap vùng bụng hải mãi (ventral hippocampus) cũng làm tăng hoạt hệ dopamine trên con đường trung não hệ viền. Ở người bình thường, glutamate được giải phóng ở bụng hải mã gắn vào receptor NMDA nằm trên các neuron trung gian GABA, làm tăng giải phóng GABA. GABA này sẽ gắn vào receptor trên tế bào tháp hệ glutamate, các tế bào tháp này có sợi trục chạy tới vùng nhân accumbens, ức chế các tế bào này giải phóng glutamate. Vùng accumbens thiếu glutamate làm cho các neuron trung gian GABA đến vùng cầu nhạt không bị hoạt hoá, dẫn đến neuron trung gian GABA ở cầu nhạt chạy tới VTA được hoạt hoá, làm kìm hãm hoạt động neuron dopamine chạy từ VTA đến nhân accumbens.
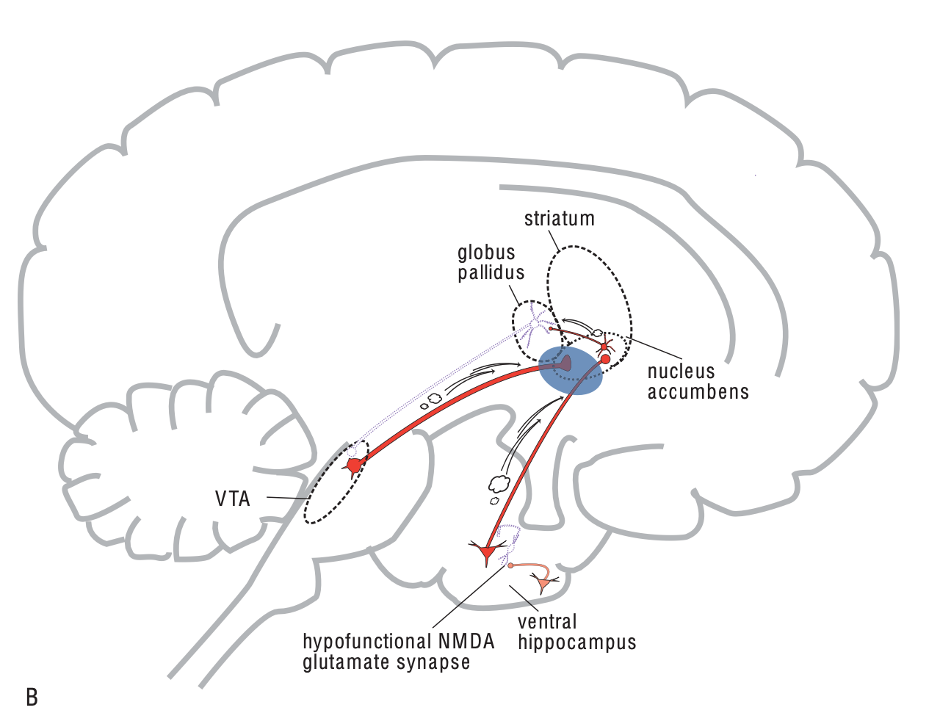
Đối với bệnh nhân tâm thần phân liệt, các hiện tượng xảy ra ngược lại: NMDA bị giảm chức năng ở vùng bụng hải mã (ventral hippocampus), làm cho con đường glutamate từ bụng hải mã đến nhân accumbens được hoạt hoá quá mức, giải phóng quá nhiều glutamate ở accumbens, làm hoạt quá các neuron trung gian GABA chạy đến cầu nhạt, làm ức chế neuron GABA chạy từ cầu nhạt đến VTA, làm cho các neuron dopamine ở VTA được thoát ức chế, giải phóng quá mức dopamine, gây ra triệu chứng dương tính.
3.2.8. Mối liên quan của giảm chức năng NMDA với thuyết dopamine của tâm thần phân liệt: Triệu chứng âm tính
Tiếp theo, chúng ta sẽ thảo luận về glutamate điều hoà các neuron dopamine ở con đường trung não – vỏ não
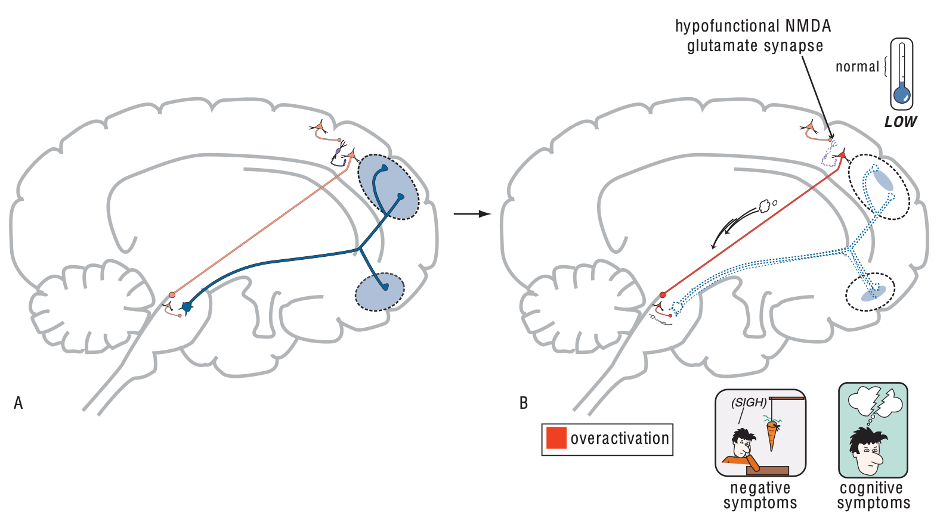 Thiếu hụt chức năng NMDA và các triệu chứng âm tính của tâm thần phân liệt: (A) con đường vỏ não – thân não của glutamate được nối với con đường thân não – vỏ não (mesocortical) của hệ dopamine tại vùng VTA thông qua một neuron trung gian GABA, do đó điều hoà giải phóng dopamine ở con đường thân não – vỏ não. (B) Nếu chức năng NMDA suy giảm, con đường glutamate từ vỏ não – thân não sẽ tăng hoạt động, làm tăng glutamate ở VTA, làm kích hoạt quá mức neuron trung gian ở đây, làm ức chế tiết dopamine trên con đường thân não – vỏ não. Dopamine trên con đường này bị suy giảm làm giảm dopamine ở vỏ não trước trán và tạo ra các triệu chứng âm tính, triệu chứng nhận thức.
Thiếu hụt chức năng NMDA và các triệu chứng âm tính của tâm thần phân liệt: (A) con đường vỏ não – thân não của glutamate được nối với con đường thân não – vỏ não (mesocortical) của hệ dopamine tại vùng VTA thông qua một neuron trung gian GABA, do đó điều hoà giải phóng dopamine ở con đường thân não – vỏ não. (B) Nếu chức năng NMDA suy giảm, con đường glutamate từ vỏ não – thân não sẽ tăng hoạt động, làm tăng glutamate ở VTA, làm kích hoạt quá mức neuron trung gian ở đây, làm ức chế tiết dopamine trên con đường thân não – vỏ não. Dopamine trên con đường này bị suy giảm làm giảm dopamine ở vỏ não trước trán và tạo ra các triệu chứng âm tính, triệu chứng nhận thức.
4. Tổng kết
Cơ chế bệnh sinh của tâm thần phân liệt còn rất phức tạp, các thuyết được nghiên cứu tập trung vào dopamine và sự suy giảm chức năng của receptor NMDA. Trên đây đã mô tả những con đường chính của hệ dopamine và hệ glutamate. Sự tăng hoạt động hệ dopamine trên con đường thân não – hệ viền gây ra các triệu chứng dương tính của bệnh có thể liên quan tới sự giảm chức năng NMDA trên các neuron trung gian GABA ở vỏ não trước trán và hồi hải mã. Sự giảm hoạt động hệ dopamine trên đường trung não – vỏ não gây ra các triệu chứng âm tính, nhận thức, cảm xúc của tâm thần phân liệt liên quan tới sự giảm chức năng NMDA trên các neuron trung gian GABA khác.
Sự tổng hợp, chuyển hoá, tái hấp thu, receptor của dopamine và glutamate đã được mô tả trong bài. Receptor dopamine D2 là đích tác động của các thuốc chống loạn thần. NMDA receptor hoạt động không chỉ cần có glutamate mà còn cần các chất đồng vận chuyển như glutamine và D-serine. Chức năng của NMDA được quy định bởi yếu tố gen và tương tác gen – môi trường là giả thuyết cho bệnh tâm thần phân liệt.
Leave a comment